睡眠時無呼吸症候群(SAS) Q&A
どんな病気ですか?
睡眠中に呼吸が頻繁に止まる病気です。無呼吸のために熟睡できないことと、無呼吸中に低酸素(酸素欠乏状態)が繰り返し起こるための余病の発症などが問題となります。
体型と関係があると聞きましたが
はい。肥満の方に圧倒的に多い疾患です。
では、減量すれば改善しますか?
はい。皆がそうなると迄は言えませんが、8-10kgの減量は非常に有効です。
若い方には少ないように思いますが
20~70歳代の調査では、男性では年齢の増加とともに患者が増加し、女性では50代を境に急増しています。
睡眠中に突然死しますか?
いいえ。無呼吸が起きると苦しくて目が覚めるので、睡眠時の無呼吸のまま死亡することは、まずありません。ただし、低酸素は不整脈を誘発しやすいので、二次的な不整脈で突然死する可能性がないとは言い切れません。
早死にしますか?
はい。軽症ならば罹患していない人と生存率はあまり変わりませんが、重症なのに治療を行わなかった場合は10年後には3割くらいの方が亡くなっていたとの欧米の論文が複数あります。
人より早く認知症になりますか?
はい。無呼吸による頻繁な低酸素状態は認知症の原因になると考えられています。
高血圧の原因になりますか?
はい。治療をしてもなかなか改善しない高血圧の重要な原因の一つとされています。
居眠り運転の原因になりますか?
はい。睡眠時無呼吸症候群の患者さんは、そうでない人よりも交通事故の発生率は数倍高いとされています。また、重症の人ほど交通事故の発生率は高くなります。
居眠り運転をする病態なのに運転免許が交付できるのですか?
いいえ。各警察のHPには、「重度の眠気の症状を呈する睡眠障害」のある人には運転免許を交付しないことが明記されています。
下表は神奈川県警ホームページの免許更新に関する説明から引用したもので、3番目の問いは睡眠時無呼吸症候群を念頭に作成されたと聞きます。
表の注意事項として、直ちに運転免許の保留や取り消しにはならないと記されていますが、別室で詳しい話を聞いてから最終判断がされるそうです。
| 質問票 | ||
|---|---|---|
| 次の事項について、該当する□に✔︎印を付けて回答してください。 | ||
| 1 | 過去5年以内において、病気(病気の治療に伴う症状を含みます。)を原因として、又は原因が明らかでないが、意識を失ったことがある。 | □はい □いいえ |
| 2 | 過去5年以内において、病気を原因として、身体の全部又は一部が、一時的に思い通りに動かせなくなったことがある。 | □はい □いいえ |
| 3 | 過去5年以内において、十分な睡眠時間を取っているにもかかわらず、日中、活動している最中に眠り込んでしまった回数が週3回以上となったことがある。 | □はい □いいえ |
| 4 | 過去1年以内において、次のいずれかに該当したことがある。
|
□はい □いいえ |
| 5 | 病気を理由として、医師から、運転免許の取得又は運転を控えるよう助言を受けている。 | □はい □いいえ |
| 公安委員会 殿 | 年 月 日 | |
| 記のとおり回答します。 | 回答者署名 | |
| (注意事項) | ||
| 1 | 各質問に対して「はい」と回答しても、直ちに運転免許を拒否若しくは保留され、又は既に受けている運転免許を取り消され若しくは停止されることはありません。 (運転免許の可否は、医師の診断を参考に判断されますので、正確に記載してください。) |
|
| 2 | 虚偽の記載をして提出した方は、1年以下の懲役又は30万円以下の罰金に処せられます。 | |
夜中にトイレが近くなりますか?
はい。だれでも日中の活動している時間には何回かトイレに行きますが、夜間はあまりトイレに行かないものです。睡眠が浅くなっている睡眠時無呼吸症候群の方は、夜間の排尿回数が多くなります。
慢性呼吸不全の悪化原因になりますか?
なります。特に、肺気腫などの慢性閉塞性肺疾患(COPD)に睡眠時無呼吸症候群が合併した状態はオーバーラップ(重複)症候群と呼ばれ、睡眠中には著しい酸素欠乏状態になります。
眼科で睡眠時無呼吸の検査を受けてくるように言われました。
睡眠時無呼吸症候群の方には緑内障が多いことが知られています。
喘息の主治医から検査を勧められました。
喘息の患者さんには睡眠時無呼吸が多く、睡眠時無呼吸のある喘息患者さんは発作を起こし易いとされています。
色々な型がありますか?
中枢型、閉塞型と混合型がありますが、成人睡眠時無呼吸症候群の大部分は閉塞型成分が主体の混合型です。
閉塞型睡眠時無呼吸とはどんなものですか?(中枢型は別に解説があります)
脳は呼吸の命令を出し続けているのに、患者さんの喉が一時的に詰って窒息状態を繰り返すものです。
閉塞型ではなぜ、喉が詰まるのですか?
簡単にいえば、仰向けで寝ると、睡眠中にリラックスした舌が、重みで喉の奥に落ち込んで塞いでしまうために一時的な窒息状態になります。苦しくなって眠りが浅くなると、舌の筋肉が再び緊張して落ち込みから回復するので、呼吸ができるようになります。
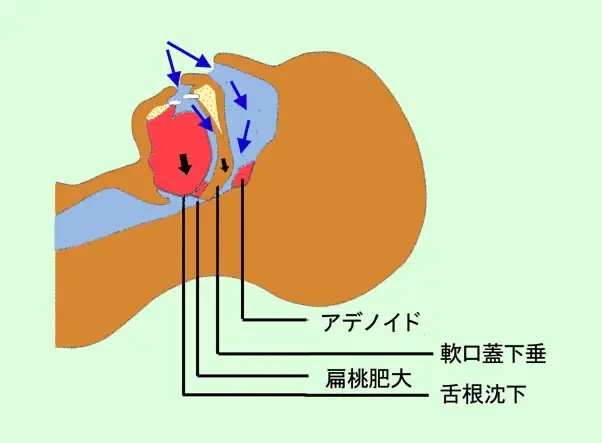
では、喉が元々狭い人は、睡眠時無呼吸症候群になりやすいのでしょうか?
その通りです。生まれついての喉や顎の形が閉塞型睡眠時無呼吸に大きく関係します。この他に、扁桃腺の肥大なども喉をせばめて無呼吸を悪化させます。
いびきをかく人だけが無呼吸になるのですか?
はい。閉塞型無呼吸症候群については、ほぼそのとおりですが、いびきをかかない人の閉塞型睡眠時無呼吸もまれではありません。
横向きで寝れば舌が喉への落ち込みにくくなると思います。これで無呼吸はよくなりますか?
横向きやうつ伏せ寝で無呼吸はある程度改善しますが、個人差が大きいので確実な方法ではありません。
いびきが横向き寝で消える方は、横向きで無呼吸も改善する可能性が高いので、抱き枕や背枕を試してみるのも良いでしょう。しかし、確実なのは検査で改善を確認することです。
中枢型睡眠時無呼吸症候群とはどんなものですか?
先天的な問題などで、「呼吸中枢」の機能が弱いために呼吸が時々弱くなったり、止まってしまうものです。生まれたての赤ちゃんなどでたまに発症することがありますが、成人にはまれです。成人ではパーキンソン症候群や脳梗塞後などに見られることがあり、心臓の機能の低下時にも出現することがあります。
中枢型無呼吸症候群の特徴はありますか?
鼾を伴わなかったり、自覚症状がない方が少なくありません。夜間に無呼吸による呼吸不全が繰り返す結果、二次的に心不全を発症して発見されることもあります。
どのような疾患に最も多いのでしょうか
最もよく遭遇する疾患は心房細動という不整脈で、チェーンストークス呼吸と呼ばれる特徴的な無呼吸パターンが見られます。。
中枢型睡眠時無呼吸の治療は閉塞型と違うのですか?
軽症ならば呼吸を刺激する薬が有効なことがありますが、重症の場合は、睡眠時に(外見は閉塞型に使用するCPAPと同じですが)CPAPより複雑な一種の人工呼吸器を装着します。
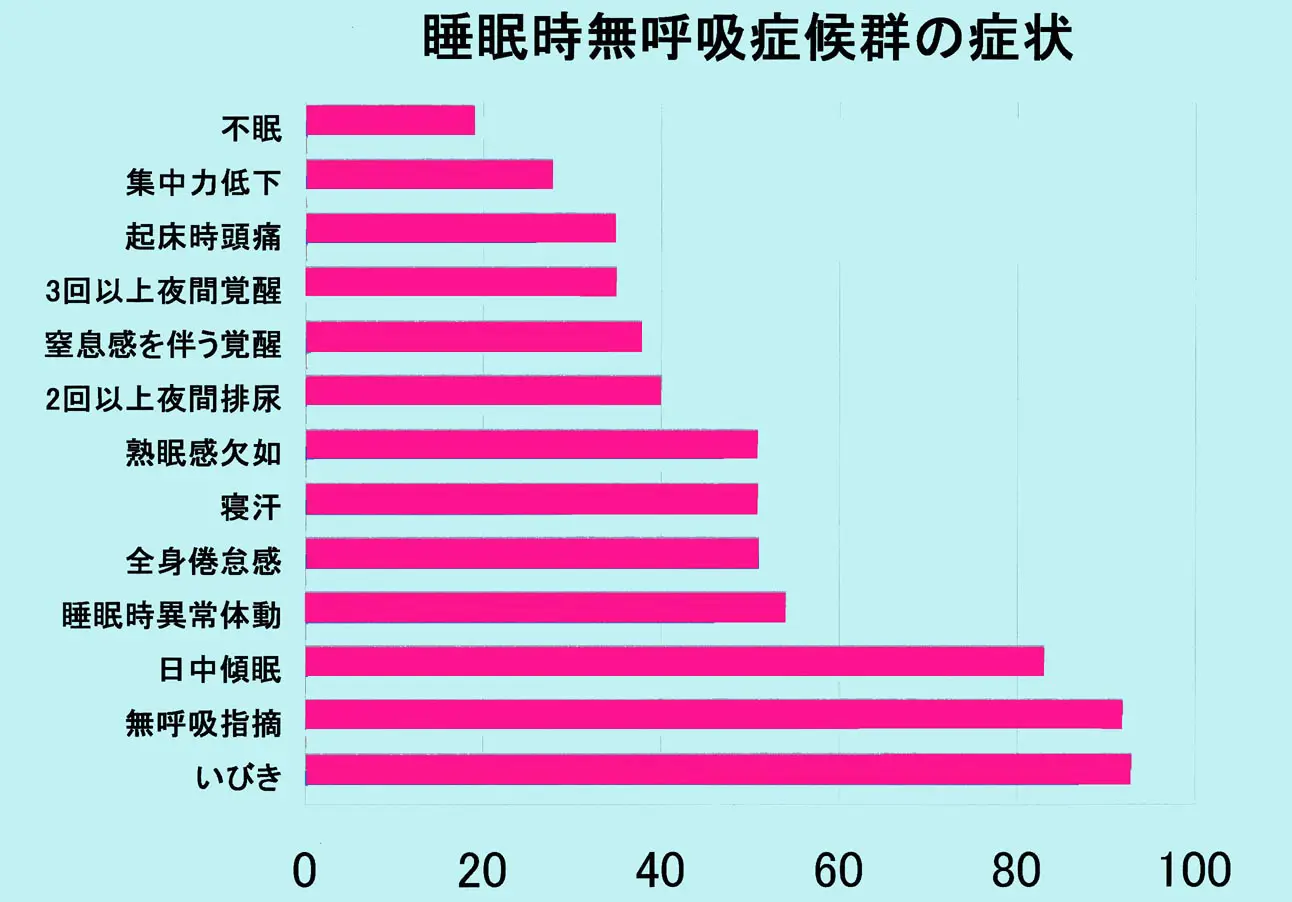
どんな自覚症状があるのですか?
いびき、日中の眠気などがあります。日中の眠さは、仕事の能率低下や居眠り運転の原因となり不都合であるばかりか大変危険です。重症の睡眠時無呼吸と知りつつ自動車の運転を行って、交通事故を起こした場合は責任を問われる可能性がありますのでご注意ください(自動車運転の項目も参照して下さい)。
薬で治療はできませんか?
残念ですが、内服薬の効果はあまり期待できません。
治療で完治しますか?
体重の減量や飲酒の制限、禁煙、睡眠薬・精神安定剤の減量などによってある程度の改善は見込めます。減量は特に有効ですが、最低でも数kgは減らす必要があります。
現在のところ、最も有効な治療法は対症療法(無呼吸を取るための治療)としてのCPAP(シーパップ)療法であり、根本的治療法と言われる方法は見つかっていません。
すると、CPAP(シーパップ)治療は一生必要ですか
CPAPを近視の眼鏡にたとえると分かりやすいと思います。眼鏡をかければ見える風景も、外してしまえば見えに難くなります。また、眼鏡を今かけている人は恐らく一生かけているでしょう。
見た目で睡眠時無呼吸とわかりますか
肥満や小さな顎は閉塞型睡眠時無呼吸の要素です。鼾や鼻づまりのある方も要注意と言えます。
どの程度の体重を肥満と呼びますか
肥満度は
体重(kg)÷身長(m)×身長(m)
で計算されます。この数字が25以上が肥満のめやすです。
遺伝しますか?
遺伝などについてはよく分かっていませんが、閉塞型睡眠時無呼吸に関係が深い顎の形や体型は、親子で似ていることが多いので、親が睡眠時無呼吸症候群ならば、子に発症する可能性は高いと推定されます。
女性の睡眠時無呼吸は少ないと聞きましたが
男性と較べて女性の睡眠時無呼吸の人は20分の1程度とかなり少ないのですが、更年期以降は急増します(女性の睡眠時無呼吸症候群の項目も参考にして下さい)。
睡眠時無呼吸で注意しなければならない病気はありますか?
睡眠時無呼吸は脳卒中や心筋梗塞の重要な原因とされています。慢性閉塞性肺疾患(COPD)との合併は前に書きました。薬が効きにくい高血圧や不整脈とも関係があります。パーキンソン症候群は脳の呼吸を司る部位付近の障害が起きるので、睡眠時無呼吸の合併には注意が必要です。この他に喘息やてんかん、うつ病などと、誤って診断されていた睡眠時無呼吸もまれにはあります。
治療にはどの位のお金がかかりますか?
健康保険の3割負担と仮定して、初診料などは除いて概算すると。簡易検査は3千円程度、一泊入院検査は検査内容と病院/医院の計算方法などで異なりますが3~6万円程度(10万円以上の施設もあります)、在宅精密検査は約1万円、CPAP治療は毎月5千円程度です。
睡眠時無呼吸症候群をはじめとした睡眠障害が関係すると推定される重大な交通事故の多発に対応して、道路交通法では、睡眠時無呼吸症候群患者の免許交付と運転に対して厳しい姿勢が打ち出されています。
睡眠時無呼吸症候群の患者が運転してはいけないのですか
はい、免許の不交付の要件には、重度の睡眠障害をきたす疾患が明記されています。
睡眠時無呼吸でも眠さがなければ免許は交付されますか
「眠気のない人に交付しない」と明記されてはいないので取得は可能と思われますが、万一、事故などを起こした際に、眠気がなかったあるいは居眠り運転はしていなかったことを証明できるでしょうか。
どの程度を強い眠さと呼ぶのですか
免許更新での質問は「過去5年以内に、十分睡眠時間を取とっているにもかかわらず、日中、活動している最中に眠り込こんでしまった回数が週3回以上となったことがある」です。この他に「受診に関する項目」の眠さテストも参考にして下さい。
睡眠時無呼吸の可能性があると感じた場合は、検査を受けない方が良いですね。
いいえ、自動車運転では自己責任が重視されるので、疑いがあるのに検査を受けずに放置すること自体が責任を果たしていないと解釈される場合があります。
治療を受けていれば、免許の交付は受けられるのですか
他の疾患についても、治療が適切に行われていれば、病気でない人と同列に扱われるので、免許取得は可能と思われます。
睡眠時無呼吸であることを隠して免許を取得すると、処罰されますか
はい、免許更新時の質問票に虚偽の回答をして免許を取得または更新した者は、1年以下の懲役また30万円以下の罰金刑と明記されています。
無治療で事故を起こした場合、睡眠時無呼吸でない人より不利になりますか
はい、2016年からは、持病や飲酒などが影響した死傷事故の罰則が、最高で懲役7年の「自動車運転過失致傷罪」ではなく、「危険運転致死傷罪」を適用しての懲役15年以下が適用できることになっています。
治療はCPAPでないといけませんか
はい、職業運転業務の場合は、確実な効果が得られるCPAP治療が推奨されています(無呼吸・低呼吸数が20回/時以上のみが健康保険適用)。
CPAPは1か月に何日くらい、あるいは1日何時間くらい装着すればよいのですか
職業運転業務の場合は、1日4時間以上、1か月30日のうち21日以上の装着が推奨されています。
日数や時間を確認する方法があるのですか
はい、現在のCPAPの多くはメモリーを内蔵しており、記録が残ります。
CPAPを装着しないで寝た翌日に自動車事故を起こした場合は過失とされますか
明確な回答はできませんが、ほぼ毎日装着している方がたまたま装着せずに寝た場合であれば、議論の余地があると思われます。
女性はどんな人が睡眠時無呼吸症候群になりやすいのですか
顎が小さい、肥満がある、更年期過ぎ、いびきをかく方は要注意です。
更年期前後で罹患率は随分違うのですか
はい、更年期前女性の睡眠時無呼吸患者は滅多にいませんが、更年期以降では男性の半分くらいの罹患率になります。
男性と症状は違うのですが
はい、女性の症状は男性とは異なり、倦怠感や不眠、動悸、悪夢、朝の頭痛など必ずしも無呼吸らしくないことがあります。/p>
妊娠と関係がありますか
はい、妊娠時は睡眠時無呼吸の重症度が悪化します。これは妊娠時の体重増加やホルモンの変化が関係しています。
睡眠時無呼吸で起きる酸欠は赤ちゃんに影響がありますか
はい、流産、切迫早産、発達障害児出産の原因になったとの研究報告があります。
高齢になって睡眠時無呼吸の治療を開始する方の理由は何でしょうか
夜間の苦しさ、認知症防止、健康長寿、朝方の頭痛などさまざまです。
85歳です、若い頃から無呼吸がありましたが、眠くはありません。
酸欠や数十秒間の呼吸停止が体に良いはずはありませんが、80歳以上での睡眠時無呼吸治療のメリットを証明した研究は今のところありません。この年代は他の疾患の合併が多いので正確な判断が難しいのだと思われます。したがって、症状のない高齢者は症状とご自分の考え方にしたがって受診を決めて下さい。
治療している人の中に90歳以上の人はいますか
います。まず、80代でCPAPを始めた方で10年以上継続している方は既に90歳代になっています。
90歳以上でCPAPを始める方はいますか
はい、90代半ばで夜間の苦しさを訴えてCPAPを開始した方は安眠ができると喜んでおいでです。
睡眠時無呼吸にかかると認知症になると聞きました
はい、睡眠時無呼吸による脳の酸欠は認知能力の低下をきたすことが知られています。
その認知症は治療で回復するのでしょうか
罹患以前の状態に戻るかは不明ですが、改善はあるとされています。
夜間のトイレ回数が多くて安眠できません、泌尿器科にはかかっています。
高齢者男性では、前立腺肥大などのために夜間頻尿は珍しくありませんが、睡眠時無呼吸もまた夜間頻尿の原因となるので、無呼吸の検査を行った方がよいでしょう。
夫は認知症で治療中です。無呼吸もありますが、これを治療するメリットはありますか。
認知症が氷解するほどの効果は期待できませんが、改善効果は証明されているので、担当医の先生に一度ご相談下さい。
居眠りをすることが多くなりました。いびきもかいています。
高齢者では睡眠の質が悪くなることは避けられないので、居眠りが睡眠時無呼吸に直結することはありませんが、自宅で行う睡眠時無呼吸の簡易検査はしてみると良いと思います。
いびきで悩んでいますが、相談に乗って貰えますか
もともと鼾は耳鼻科の担当範囲ですが、後で述べるマウスピース(スリープ・スプリント)が有効なので、当科でもある程度の対応は可能です。
主人が無呼吸にぴったり当てはまりますが、いびきの親玉程度で病院などかかれるかと頑固で困っています。
- 肥満があれば減量(8kgくらいが目標)を試みて下さい。節酒や減酒も有効です。睡眠薬や精神安定剤の減量も効果がありますが、ただし、薬剤の減量はその前に主治医とご相談下さい。横向きで改善するならば背枕・抱き枕などをまず勧めて下さい。鼻の悪い方では、その治療も有効なことがあります。実行が難しいことは分かりますが、自力では治療ができないことを自覚すれば、病院に行く気持ちが湧いてくるかもしれません。
- 病院に行けば必ず治療をされる訳ではないこともお話して下さい。ご自宅でできる簡易検査だけで、軽症と判断されればご夫婦ともに安心して過ごせます。
- 高血圧や不整脈、パーキンソン症候群などで通院中の方ならば、現在の主治医の先生にご相談下さい。睡眠時無呼吸症候群はこれらの疾患と密接な関係があるので、現在の主治医の先生と連携して治療をしていく必要があります。検査ないし治療が必要と判断された場合は、紹介状をお持ちください。もし、CPAP治療が必要となった場合も、現在の主治医の先生が承諾して下されば、CPAP治療継続に必要な毎月の受診を主治医の先生に依頼することも可能です。
- 脳卒中や心筋梗塞の経験のある方の睡眠時無呼吸は深刻です。睡眠時無呼吸はこれらの疾患の原因になることがあるので、重症であれば症状がなくとも再発防止のために治療をした方が良いと思います。
- 治療後に「今までの自分を振り返ると可哀そうだった」と述懐された方がいます。まず、前向きに考えてみましょう。
- 湘南大磯病院では睡眠時無呼吸症候群の市民講座(医療講演)を行っています。一度受講されるのも良いと思います。日程はHP等に掲載します。
以前に睡眠時無呼吸と診断されレーザー治療を受けましたが、最近また再発したような気がするのですが
レーザーは軽症の方に行われ、日帰り治療で済んでその後の通院も要らないので好評ですが、2~3年後の再発がしばしばあります。再度検査を行って、重症度に合わせた治療を検討することをお勧めします。
以前にCPAP治療を受けていましたが止めてしまいました。また、治療を考えた方が良いでしょうか。
CPAP治療をしていたとのことなので重症のようです。重症なのに放置しておくと脳梗塞や心筋梗塞に罹患する確率が高まるので、無症状であっても治療を継続するべきです。CPAPも随分小型化して使いやすくなっているので、試してみると良いと思いますが、治療前の再検査は必要になると思います。
自分は睡眠時無呼吸だと思うのですが、平日には病院にかかれません。
最近は、治療が必要な睡眠時無呼吸かを判断するスクリーニング検査までは対応可能なクリニックも多いので、インターネット等で確認の上、まず、クリニックで簡易検査を受けてはいかがでしょうか。重症と判断された方は、湘南大磯病院への紹介状を貰っての受診をお願いします。
治療が必要になっても、定期的に通院するのは難しいです。
最近はCPAP治療をして下さる開業の先生はかなり多くおいでです。かかりつけ医として、それらの先生方へのご紹介を積極的に行っています。
また、これらの先生方の多くは、簡易検査(後に記します)は施行して下さるので、まずは近隣の先生にご相談の上で、必要があれば当院に紹介をしていただくのも良いと思います。
ではここで、ご自身の眠さ判定をしてみましょう
以下の状況になったときを想像して、眠さの程度を判断して下さい。
-
 眠くはならない
眠くはならない
-
 ときに眠ってしまう
ときに眠ってしまう
-
 しばしば眠ってしまう
しばしば眠ってしまう
-
 ほとんど眠ってしまう
ほとんど眠ってしまう
-
座って新聞・本・雑誌などを読んでいるとき
-
-
座ってテレビを見ているとき
-
-
会議・映画館・劇場などで静かに座っているとき
-
-
他の人の運転する車に休憩なしで1時間以上、乗っているとき
-
-
午後に横になって休憩をとっているとき
-
-
座って人と話をしているとき
-
-
飲酒をせずに昼食後、静かに座っているとき
-
-
自分で車を運転中に渋滞や信号で数分間、とまっているとき
-
いかがでしたか?
ここで中等度以上の判定結果になられた方は睡眠時無呼吸症候群の可能性があります。
(眠さが目立たない睡眠時無呼吸も少なくありません。
病院での流れを簡単に教えてください
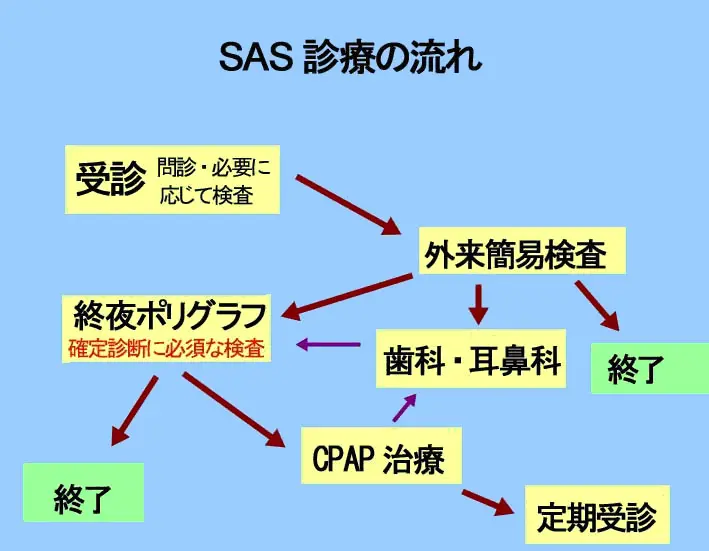
※簡易検査で超重症の場合は直ちにCPAP治療を開始することがあります。
診察
お話をお伺いし、必要な場合は耳鼻科受診やレントゲン、血液検査などを行うこともあります。
簡易検査
まず、簡易検査(スクリーニング検査のこと)を行います。多くの場合は、当日に機械をお渡しできます(本体は小さいのですが、センサーなどを含めるとハンドバッグくらいの大きさです)。就寝前にご自分でセンサーをとりつけ、スイッチを入れ、翌朝起床時にスイッチを切ります。
簡易検査の機械は翌日午前10時まで、できれば9時頃までに返却して下さい(返却が遅れると、翌日検査希望の方が検査を受けられなくなるため、時間をお守りください)。返却だけですので時間はかかりませんし、代理返却も可能です。
結果説明の受診
- 睡眠時無呼吸症候群がない(あるいはごく軽症で治療の必要がない方)は、終了です。
- 症状が強いのに軽症と判定された方は、結果に応じて歯科に紹介してマウスピース(スリープ・スプリント)の作製や、手術をご希望の方には耳鼻科紹介、必要に応じて精神科等の紹介をも行います。
- 重症と判定された方には、確定診断のための1泊入院検査を行います。
※超重症の方では、入院検査を省略してCPAP治療を開始できる健康保険上の規約がありますが、検査不十分での(生涯にわたる可能性のある)治療はお勧めできません。
入院検査
木、金、土曜の夕方(17時50分厳守)~翌朝(8時頃まで)の一泊で入院検査を行います。20-30個のセンサーを装着しての睡眠なのでトイレ(センサーが外れないように注意しながらトイレで用を足すことは可能です)などの問題がありますが、個室検査なので安心して下さい。寝相が悪い方も、検査は可能です。
なお、必要な場合は退院時にCPAP装置をお持ち帰り頂くことがあります(重くはありませんが、アタッシュケース1つ程度のバッグの持ち帰りとなります)。
結果説明の受診
2-3週間後に結果の説明をします。
この受診時に既にCPAPを使用中の方は、CPAP内蔵のメモリーカードを持参して下さい。CPAPの作動状況を説明いたします。
定期受診
原則として、CPAP使用中は当座は毎月1回の受診をしていただきます。受診時にCPAPに内蔵されたメモリーカードを持参されれば、作動状況を説明いたします。肥満の方は、受診に並行して減量に努力しましょう、大幅な減量ができればCPAPは終了できる可能性があります
診断の確定には、1泊入院をして行う睡眠中の呼吸検査(ポリソムノグラフ)が必要です。歯科・耳鼻咽喉科治療をご希望の方も簡易検査は必要です
耳鼻科や歯科が関係あるのですか?
軽症~中等症の治療として、お勧めします。
耳鼻科手術
手術やレーザーなどで喉を広げて、睡眠時も喉の狭窄が起きにくくする方法です。診断までは当科で行い、その後に耳鼻科にご紹介いたします。
歯科装具(スリープ・スプリント)
入れ歯のような形をした上下の歯で噛むマウスピースを睡眠中に装着し、舌がついている下顎を上顎に固定して、睡眠中も舌が奥へ落ち込みにくくするものです。歯科で作成しますが、健康保険を使って作成するためには診断に関する紹介状が必要となります。

ナステントというものを教えてもらいました
ナステントは片鼻の穴に喉まで挿入するシリコンチューブで、舌が緩んで喉に落ち込んでも空気が通る道を確保するものです。健康保険の適用でないために比較的値段が高く(1本600円)、使い捨てです。理論的には有効であり、有効とのデータも報告されているので、ご希望があれば購入に必要な書類を発行することはできます(診断がついていることが前提です)。

簡易検査(携帯装置)とはなんですか?
小型の装置を自宅で一晩装着します。下図の装置では鼻(呼吸)と指(血液中酸素濃度と脈拍)にセンサーを装着します。装置が空いていれば、当日貸出(翌朝返却)ができます。

簡易装置の概要
装置自体は携帯電話程度の大きさですが、センサーなどを含めてハンドバッグ位の袋に入っています。
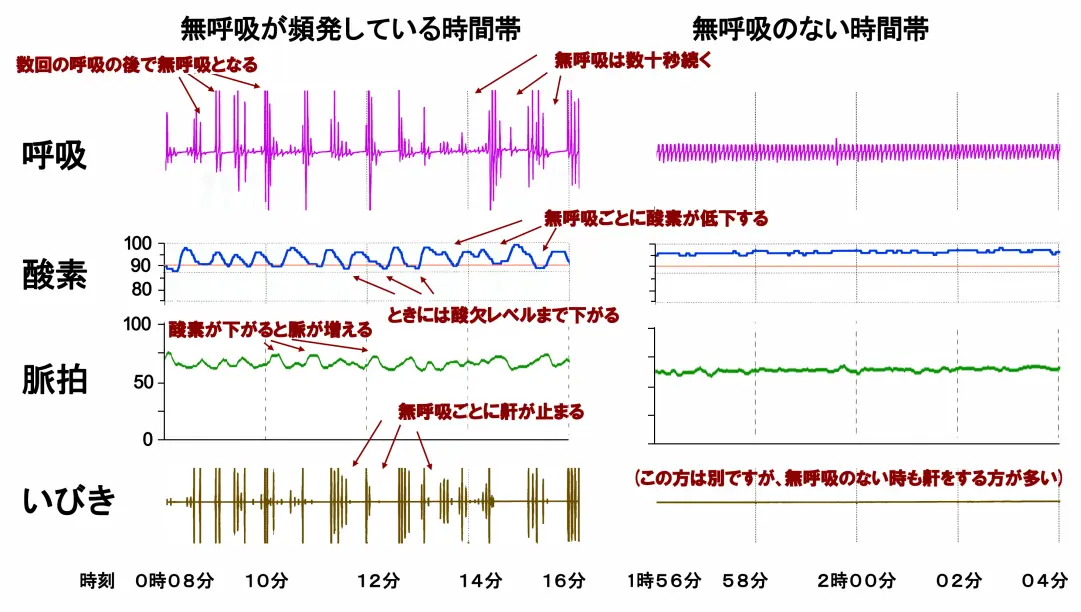
簡易検査の記録例
睡眠時無呼吸症候群では、一晩中無呼吸を繰り返す重症の方もいますが、さほど重症でない方では無呼吸を繰り返す時間帯と普通の呼吸を繰り返す時間帯が交互にあります。
同一人物の無呼吸頻発反復時(左図)と普通の呼吸(右図)の記録を比較してみましょう。これは簡易検査の記録ですが、かなり正確に分かるものです。
一番上の紫色の帯が呼吸の様子です。右の図では幅が一定なのに、左図では断続した帯となっており、この帯の数十秒間途切れた部分がすべて無呼吸です。途切れていない部分をよくみると右図も左図も一本の帯ではなく、小さな波(ぎざぎざ)から構成されています。これが一つ一つの呼吸です。左図を見直すと、数回大きな呼吸をした後に数十秒の無呼吸が起きていることが分かります。
呼吸が止まらない時には、血液の酸素量(青線)は97から全く動きませんが(右図)、無呼吸で呼吸が繰り返し停止すると酸素も繰り返し低下しています(左図)。ときには、橙色の安全境界線を下回って、一時的に酸欠(呼吸不全)状態となっています。
酸素の低下時には、脈拍(緑線)が上がっており、無呼吸は心臓にも強い影響があることがわかります。
無呼吸時には、普通呼吸では目立たなかったいびき(茶色線)が強くなり、呼吸が止まるごとにいびきも消えています。
ポリソノムグラフとは何ですか?
1泊して行う本格的検査です。
頭から足までに20~30個のセンサーをつけて、睡眠の深さなども測定します。
ポリソムノグラフ検査のセンサー装着状態(下図)
貼り付けた電極が睡眠中に寝がえりなどで外れないように、頭に網包帯をかけています。
当院ではワイヤレス型装置を用いているので、トイレで用をたすことはできます。
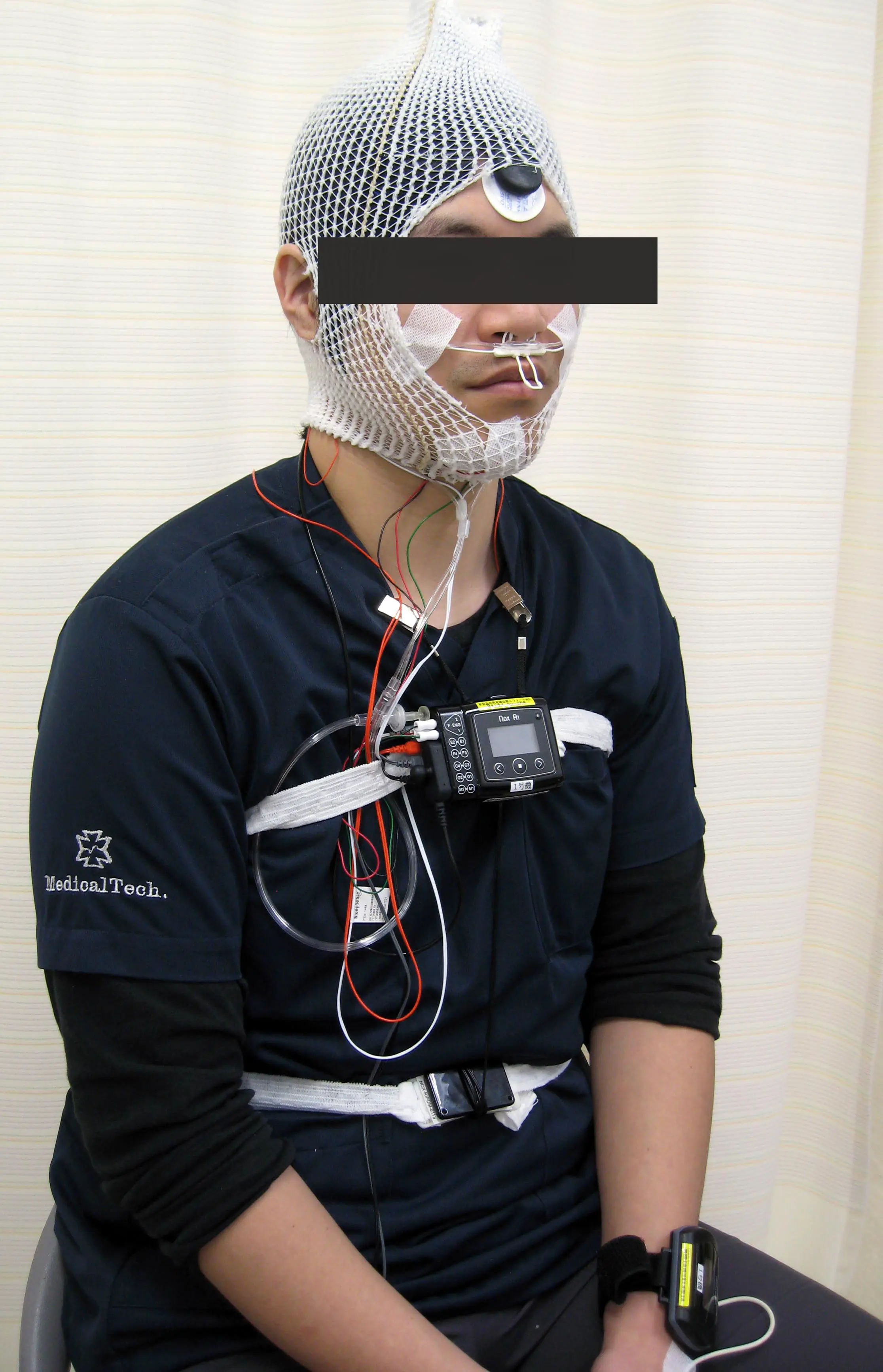
| 主なセンサー類 | |
|---|---|
| 脳波 | 睡眠状態の記録 |
| 心電図 | 不整脈出現の有無を記録(不整脈の診断用ではありません) |
| 胸・腹バンド | 無呼吸の種類の判定 |
| 指センサー | 酸素低下の記録 |
| 口・鼻電極 | 呼吸停止の記録 |
| 胸センサー | 体の向きを記録 |
| 脚センサー | 足の動きを記録 |
入院検査の様子を詳しく教えて下さい
当院では、木曜日~土曜日に、食事を済ませてから夕方5時半過ぎに入院していただきます。
入院会計は済ませてからの入院となります。
パジャマなどの持参は必要ありませんが、室内履きは持参した方が良いと思います(スリッパは転倒のリスクがあるので禁止です)。
カード式のテレビは備えてありますが、入院から検査開始までの時間が短いので、新聞や週刊誌を持参しても良いと思います。
7時~8時にさまざまなセンサーを20~30個粘着テープなどで体に取り付ける作業を技師が行います。所要時間は30分~1時間です。
センサーを装着した後は、トイレ時を除いてベッドから降りて動くことはほぼできません(外れるといけないので)。
7時や8時には寝られないと心配される方がいますが、睡眠記録をみると殆どの方が検査開始15分くらいで浅い睡眠に入っています。
良い検査結果が得られるように、センサー装着後は、可能な限りはテレビ、読書、スマホ等は避けて安静にお過ごしください。夜間の飲水等も最小限にお願いします。
トイレ付個室なので、夜間のトイレ回数が多い型も心配はありません、あまり動きが大きいとセンサーの脱落が起きる可能性がないとは言えないので、必要最小限にお願いします。
体を大きく動かすことはできませんが、寝返り程度は可能です。
一睡もした気がしないと感想を述べられる方でも、結果を見ると意外に良い記録のことが多いので、なかなか寝付かれなくとも、安静に夜を過ごして下さい。
どうしても、眠られない場合は睡眠薬を少量お出ししますが、なるべくご自分で眠って下さい。
普段内服しているお薬は、普段通り飲んで下さい、常用している睡眠薬も同様です。
飲酒、喫煙はできません。
翌朝8時に担当者がセンサーを外します。
その後は朝食を摂らずに退院となります。
必要があれば、シャワーを申し出て下さい。
入院検査をしないデメリットにはどのようなものがありますか?
入院検査は非常に重症な方以外はCPAP治療には必須ですが、入院検査の有無で治療内容が変わるわけではありません。しかし、生涯にわたる治療を始めるにあたって簡易検査のみで済ますのは得策とはいえません。
- 簡易検査では睡眠の評価ができない: 簡易検査で無呼吸と酸素低下の程度は判断できますが、睡眠の評価には入院検査が必要です。⇒簡易検査だけでは、日中の眠さが無呼吸によるものかの正確な判断ができません。
- 簡易検査は精度が不十分: 簡易検査では機械の装着時間 = 睡眠時間として判断するので、簡易検査だけだと重症の睡眠時無呼吸でも測定の夜にあまり眠れなかった場合は軽症と判定されてします。さらに、簡易検査だけでは、産業医等から詳細な診断書を求められた場合に作成が困難な場合があります。
- バス・タクシーの運転をされている方では、治療によって睡眠が改善したことの証明を求められることがあります。この場合は診断のための入院と、治療効果判定のための入院の2回入院検査を行う場合があります。
- 転院の際不利になる可能性がある: 転勤等でCPAP対応病院を探す場合は、睡眠時無呼吸の診療を高レベルで行っている医療機関では「きちんとした検査」が原則になっているので、簡易検査のみの患者さんは歓迎されません。
二泊入院の病院もあると聞きましたが?
睡眠時無呼吸症候群の診断確定のために、一泊目の入院が必要です。
二泊目は、CPAP装置を装着して一泊目と同じ検査を行い、治療の効果を確認します。
固定型のCPAPを使用する場合は、患者さんに最も適合するように睡眠中に装置の設定をも行います。
在宅ポリソムノグラフとはどんなものですか
センサーを必要最低限減らした装置を、検査会社からご自宅にお送りして、ご自分で装着後に返送していただく方法です。入院検査と比べて精度は低くなり、検査申し込みから結果説明の時間も1か月程度となりますが、費用はかなり安くなります。
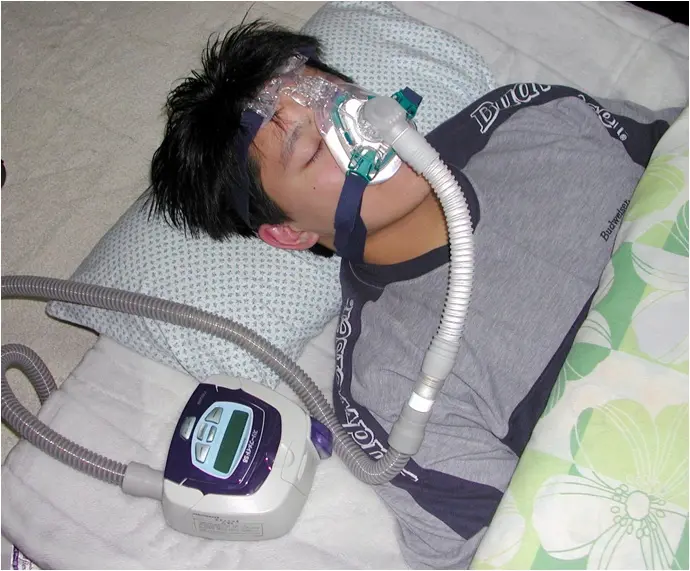
CPAP治療(持続陽圧呼吸療法、シーパップ)と言います。睡眠中に鼻マスクからコップに満たした水の圧力程度(5~15cm)の気圧を喉にかけ続けます。この圧で、舌の落ち込みを下から軽く支えるので効果は確実です。
最初は不快感を訴える方もいますが、爽快な朝は何年ぶりの経験かと感激する方もいます。
睡眠時無呼吸を根本から治す治療ではない(対症療法)ので、中止すれば間もなく元の状態に戻ってしまうので、毎日つけ続ける必要があります。
寝返りもできます。
できれば旅行などにも持参してください。
重症の睡眠時無呼吸症候群には健康保険診療が認められます。
健康保険で治療を行うためには、原則として毎月1回受診する必要があります。
一泊入院ではCPAPの調整はできないことになりますね?
患者さんの状態に合わせた圧を装置内のマイコンが自動的に決定するオート(自動)CPAPという治療装置を用いて治療します。この場合に、睡眠時の無呼吸状態の減少の有無は装置に内蔵したメモリーによって推定ができますが、睡眠状態は測定していませんので、睡眠の改善は患者さんの自覚症状から推測することになります。
循環器科にかかっている方でCPAP治療をしている人のことを耳にするのですが。
睡眠時無呼吸症候群は治療困難な高血圧の原因の一つです。
睡眠時無呼吸症候群と心不全(心臓の力が弱っている)が合併した人の中に、CPAPが非常に有効な患者さんが多く存在することがわかってきました。このために循環器科でもCPAPを使用するケースが増えてきました。
CPAP治療は本当に効果がありますか?
装着がうっとうしいと述べる方もいますが、概ね好評です。夜中に飛び起きなくなった、昼間すっきりして粘れるようになった、朝方の頭痛がとれた、運転の不安がなくなった、家庭内別居が解消された、夜間のトイレがなくなった、などの感想が多く聞かれますが、子供が増えたという意味深長な話も聞きます。
治療で眠さが取れるという約束をして欲しいのです。
図はCPAP治療のために通院している方々のうちで、治療前と治療中の眠さ指数の比較に同意して下さった54名の調査結果です。ほとんどの人で眠さが改善(指数が下がる)しています。
効果が実感できないなどの理由で治療を中断してしまった人達(少数ですが)は調査対象から外れてしまうので、すべての人の眠さが改善できるとまでのお約束はできません。
もう一度図を見なおすと、眠さの改善が乏しくとも、心筋梗塞や脳梗塞予防のためにCPAPを続けている方々もいることが分かります。
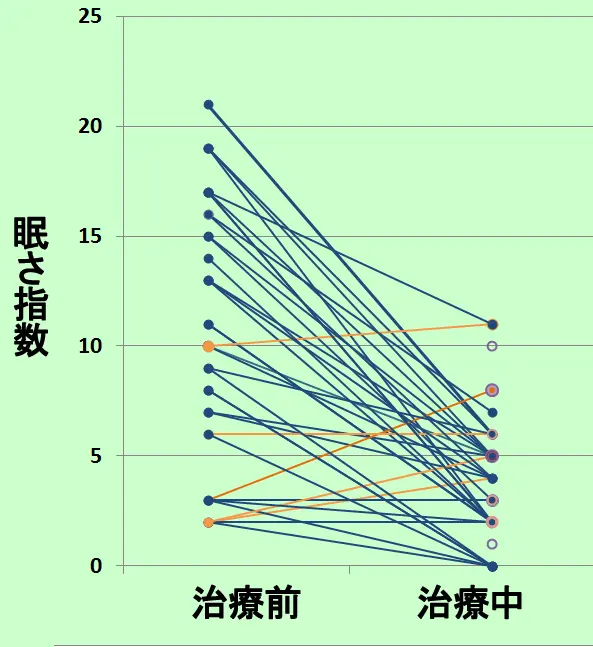
図の人達の無呼吸そのものは良くなっていたのですか?
はい。CPAP内蔵のメモリーを解析し、殆どの方で無呼吸が1時間5回以内(正常範囲)になっていることを確認しています。
CPAPはやめたら元通りになってしまうのですね?
はい、しかし高血圧や糖尿病、気管支喘息など他の多くの病気も、やはり、治療をやめれば元に戻ってしまう点は同じ事です。
CPAPの写真を見ましたが、絶対につけられないと思います。マウスピースを希望してはいけませんか。
重症の睡眠時無呼吸の標準治療はCPAPですが、ご自分で毎夜装着する装置なので、ご本人が納得しなければ治療の継続はできません。ポジティブ思考をお願いしたいところですが、是非にというかたにはマウスピース対応もします。マウスピースの効果が乏しかった場合は、ぜひ前向きにCPAPに挑戦して下さい。
他の病気でかかりつけの医院がありますが、無呼吸の診療はしてくれません
睡眠時無呼吸の診療を行う医院はまだ多くありません。もし、かかりつけの先生の許可が得られれば、睡眠時無呼吸を診断して、CPAPが上手に使えるまで当院に通院し、その後はかかりつけの先生にお願いすることは可能です。かかりつけの先生にご相談の上で、睡眠時無呼吸の外来に予約し、紹介状をお持ち下さい。
無呼吸が辛くて悩んでいますが、毎月の受診に仕事を休むことは無理です。
最近は藤沢、茅ヶ崎 (平塚、大磯、二宮)で、CPAP治療をして下さる開業の先生はかなり多くおいでです。かかりつけ医として、それらの先生方へのご紹介を積極的に行っています。
父は毎夜無呼吸があり、治療を希望しているのですが車椅子生活なので、毎月家族が通院に付き添うのは無理です。
車椅子の原因が脳梗塞ならば、再発予防に治療をする意義は大きいと思います。
お勤めではないようなので土曜受診などの配慮は難しいのですが、CPAP治療が適切にできた(効果や毎夜の装着ができていること)時点で、お近くの医院に通院を依頼することや。隔月受診の適用などを考慮することは可能です。
CPAP治療を近くの医院で受けていますが、専門外なので細かい説明をして貰えません
他診療機関で通院中の方の相談はセカンドオピニオンと考えれば自費診療となりますが、その先生からの依頼であれば、一般診療としての相談は可能です。
当院対応のCPAP機種であれは、詳しい説明も可能なので、機種メーカーを確認しておいで下さい。
他の病院でマウスピースを作り、使っていますが、本当に効果があるのか不安です。
効果のおおよその判定ならば、外来の簡易検査でも良いと思います。受診+装置の貸出、翌朝の返却(返却の時間は僅かです)、後日の結果説明(返却の翌日以降の受診)、のために、合計3日間の時間を考えて受診して下さい。
「CPAP治療中の方へ」の欄もご覧ください
月の終わりに受診した後に、翌月の最初に受診しても毎月の受診と数えますか?
大丈夫です。カレンダーでの月が変われば翌月と数えます。
月末の予約でしたが、急な出張が入ってしまいました。
長期の海外旅行などの理由があれば、翌月受診で結構です。なるべく事前にご連絡下さい。1か月間が空いてから受診した日には、診察料(CPAPの使用料を含む)が2倍弱になることを御承知下さい。
CPAPは自宅にあるので、受診しないほうが得です。
健康保険では規則に従って受診することを定めています。規則違反で保険が適用されなければ、窓口での医療費請求金額が3(3割負担の方)~10倍(1割負担の方)となっても文句は言えないとこになります。お気を付け下さい。
同じ月に2回受診して、翌月はパスできますか。
残念ですが、カレンダーの月が変わっていなければ「無駄な」受診となってしまいます。
CPAPのための毎月受診は大変なので、口座引き落としなど工夫ができませんか?
申し訳ありませんが、健康保険の決まりなので、原則的に毎月の受診が必要です。
病院への定期通院が困難なのでCPAP装置を自費購入したいのですが。
CPAPは安全な装置ですが、医療用の治療器具なので一般の方が自費購入するのは適切でありません。インターネットなどを通じて個人輸入した場合は、医療用薬剤の個人輸入と同様と考えて下さい。
引っ越すことになりました、どうすれば良いでしょうか。
CPAPを病院に供給している会社の多くは全国展開をしているので、事前に担当医に転居先を知らせて、信頼できる医療機関を探して貰うことができます。
近所に睡眠時無呼吸の治療ができる医院ができました。
CPAPは使用可能な睡眠時無呼吸症候群の重症度が決められているので、担当医に相談して重症度を記した紹介状を作成してもらいましょう。
旅行用の小型器があると聞きました。
通常のCPAPの半分以下のサイズの装置もありますが、動作音やメモリー、加湿器など標準用よりスペックが低くなるので、日常使用には必ずしも適していません。その上でご希望の場合は担当医にご相談ください。

旅行用にもう1台欲しいのですが。
2台目のCPAPは健康保険外となるので、自費購入となります(20~40万円程度)。原則として病院では自費購入のお手伝いはしませんが、事情がある方はご相談ください。
CPAPを装着すると鼻が詰まります。
専用の加温加湿器(下記)を追加する、耳鼻科で相談するなどの対策があります。
CPAP専用の加湿器があると聞きました。
オプションとしてCPAPに接続して使う専用加温加湿器があり、医師が判断すれば無料で追加することができます。冬季の鼻の痛みや鼻閉には有効ですが、毎日の水の交換(機種によっては精製水を指定)は面倒と思う方も少なくありません。
装着すると口の中や喉が渇きます。
無意識に口を開けている方に多いようです、口ふさぎテープや加温加湿器(上記)の追加などを考慮してください。
寝ている間に無意識にCPAPを外してしまいます。
残念ながら適切な対応策はありません。夜間に外れていることに気づいたら再装着して、使用時間を増やしてください。
CPAPを使っても無呼吸低呼吸指数があまり下がりません。
CPAPの設定圧が不十分な場合と、CPAPが苦手な無呼吸(中枢性無呼吸)が多く含まれている可能性があります。担当医にご相談ください。
無呼吸低呼吸指数はどの程度まで下がればよいのですか。
明確な基準はありませんが、理想的には正常範囲(5回/時未満)、多くとも10回/時と考えて良いと思います。事情がある場合は15回/時までは経過をみることもあります。
CPAPを装着するとげっぷやおならが出ます。
鼻にかけた空気が気管だけでなく胃にも入ってしまうためです。効果を多少犠牲にして上限圧を下げると改善が期待できます。
夜半に目が覚めると、再装着しても眠れません。
睡眠薬を併用する方法もありますが、4時間以上装着ができていれば、可能な範囲で再装着をすることでよいと思います。
翌朝にマスクの跡が顔について恥ずかしい思いをしています。
必ずしもお勧めできることではありませんが、意図的にマスクを緩めに装着(空気漏れは大きくなります)している女性は少なくありません。
無意識に口を開けてしまうために、空気が喉と口から洩れて目が覚めてしまいます。
チンストラップという頭から顎にかけて縛るひもがありますが、口ふさぎテープでも十分対応できると思います。鼻と口を覆うマスクで対応することも可能です。
メモリーを家に置き忘れて病院に来ました。診察はだめですか。
職業運転手の方を除き、メモリー解析は患者さんへのサービス業務として行っています。メモリー持参は義務ではありません。また、次回にまとめてお見せすることもできるので、そのまま受診されて結構です。
遠隔診療使用の機器の場合は、メモリーがなくともかなりの情報が得られるので、お見せできると思います。
夫はCPAPをつけないで寝る日が多いのに、平気で毎日運転をしています。大丈夫でしょうか。
道路交通法で、医師はそのような患者さんを公安委員会に通報することが認められています(守秘義務の部分的解除)。自動車のような「危険物」の操作において安全配慮を怠ることはそれほど重大なこととお知らせください。
CPAP以外の治療法はありませんか。
比較的軽い睡眠時無呼吸症候群ならばマウスピースを考慮する余地があります。
重症では減量手術や、ペースメーカーのような神経刺激装置を埋め込む方法などが国内で認められています。これらには適用するための基準があるのでご相談ください。
当地に転居した後にCPAPの転院対策を忘れていたことに気づきました。
多くの病院では、CPAP治療の患者さんのすべてについて健康保険上の治療基準に合致していることを健康保険事務所に申告しています。このため、CPAP開始時の検査結果を記した紹介状等がないと、健康保険でのCPAP診療が難しい場合があります。
可能な限り、通院していた病院からの紹介状を取り寄せて下さい。
転居後に、定期通院をせずに使用を続けると、CPAP開始時に病院と交わしたCPAP使用契約に違反することになりますので、早めの対応をお願いします。
紹介状の取り寄せがどうしても不可能な場合は、最初からの検査が必要となりますが、事情によって対応は異なりますので、ご相談下さい。
転院する場合は呼吸器科でなければいけないのですか
科を制限する規則はなく、循環器内科、あるいは耳鼻科や精神科が担当している病院もあります。しかし、普段あまり診療していない疾患に対応するのは、医師の負担が大きいので、受け入れ側の病院/医院の先生が承諾して下さる必要はあります。
別の病気で入院することになりました。CPAPは持って行った方がよいでしょうか
持参された方が良いと思います。とくに大部屋(複数の方が入院する部屋)での強いいびきは周囲の患者さんから苦情を言われることがありますので、使用されることをお勧めします。
白内障などの顔面の手術では、マスクが使えないことがありますのでご注意ください。
胃の病気に罹り、他の病院で全身麻酔の手術を勧められたのですが、睡眠時無呼吸の治療中と伝えた方がいいですか
全身麻酔では麻酔の開始時は睡眠中と似た状況になるので、無呼吸が発生します。術後も麻酔が十分覚めない時期は似た状況になります。麻酔の担当医がこの状況を理解して対応すれば、多くの場合は問題なく手術ができるので、安全のために是非お伝え下さい。
費用についてのご質問がある方は、医事課入院会計係を呼び出して下さい。
-


 内科(初診)
内科(初診) -


 総合内科
総合内科 -

 呼吸器内科
呼吸器内科 -


 循環器内科
循環器内科 -


 肝胆膵・消化器病センター
肝胆膵・消化器病センター -


 内視鏡内科
内視鏡内科 -

 内分泌・糖尿病内科
内分泌・糖尿病内科 -


 腎臓病センター(腎臓内科)
腎臓病センター(腎臓内科) -


 脳神経内科
脳神経内科 -


 機能的神経疾患センター(機能神経外科)
機能的神経疾患センター(機能神経外科) -


 リウマチ・膠原病・アレルギー科
リウマチ・膠原病・アレルギー科 -


 緩和ケア内科
緩和ケア内科 -
 脊椎センター・脊柱側彎症センター
脊椎センター・脊柱側彎症センター -


 心臓血管外科
心臓血管外科 -


 脳神経外科
脳神経外科 -

 整形外科
整形外科 -

 外科
外科 -


 皮膚科
皮膚科 -


 小児外科
小児外科 -


 小児科
小児科 -


 新生児内科
新生児内科 -


 形成外科・美容外科
形成外科・美容外科 -


 泌尿器科
泌尿器科 -


 眼科
眼科 -


 耳鼻咽喉科
耳鼻咽喉科 -


 産科・婦人科
産科・婦人科 -


 高精密度放射線治療センター
高精密度放射線治療センター -


 放射線診断科
放射線診断科 -


 救急センター(ER)
救急センター(ER) -


 麻酔科
麻酔科 -


 痛みセンター(ペインクリニック)
痛みセンター(ペインクリニック) -


 脳卒中センター
脳卒中センター -

 集中治療科
集中治療科 -


 病理診断科
病理診断科 -


 精神科
精神科 -


 人間ドック・健診センター
人間ドック・健診センター -



 看護部
看護部 -



 診療看護師(NP)
診療看護師(NP) -



 放射線部
放射線部 -



 薬剤部
薬剤部 -


 リハビリテーション室
リハビリテーション室 -
 臨床工学科
臨床工学科 -



 臨床試験センター
臨床試験センター -



 医療相談室
医療相談室 -



 地域医療連携室
地域医療連携室 -



 国際医療支援室
国際医療支援室 -



 院内保育園「かもめ園」
院内保育園「かもめ園」 -



 湘南藤沢徳洲会介護センター
湘南藤沢徳洲会介護センター -



 湘南藤沢訪問看護ステーション
湘南藤沢訪問看護ステーション
-


 内科(初診)
内科(初診) -


 総合内科
総合内科 -


 呼吸器内科
呼吸器内科 -


 循環器内科
循環器内科 -


 肝胆膵・消化器病センター
肝胆膵・消化器病センター -


 内視鏡内科
内視鏡内科 -


 内分泌・糖尿病内科
内分泌・糖尿病内科 -


 腎臓病センター(腎臓内科)
腎臓病センター(腎臓内科) -


 脳神経内科
脳神経内科 -


 機能的神経疾患センター(機能神経外科)
機能的神経疾患センター(機能神経外科) -


 リウマチ・膠原病・アレルギー科
リウマチ・膠原病・アレルギー科 -


 緩和ケア内科
緩和ケア内科 -


 脊椎センター・脊柱側彎症センター
脊椎センター・脊柱側彎症センター -


 心臓血管外科
心臓血管外科 -


 脳神経外科
脳神経外科 -


 整形外科
整形外科 -


 外科
外科 -


 皮膚科
皮膚科 -


 小児外科
小児外科 -


 小児科
小児科 -


 新生児内科
新生児内科 -


 形成外科・美容外科
形成外科・美容外科 -


 泌尿器科
泌尿器科 -


 眼科
眼科 -


 耳鼻咽喉科
耳鼻咽喉科 -


 産科・婦人科
産科・婦人科 -


 高精密度放射線治療センター
高精密度放射線治療センター -


 放射線診断科
放射線診断科 -


 救急センター(ER)
救急センター(ER) -


 麻酔科
麻酔科 -


 痛みセンター(ペインクリニック)
痛みセンター(ペインクリニック) -


 脳卒中センター
脳卒中センター -


 集中治療科
集中治療科 -


 病理診断科
病理診断科 -


 精神科
精神科 -


 人間ドック・健診センター
人間ドック・健診センター -



 看護部
看護部 -



 診療看護師(NP)
診療看護師(NP) -



 放射線部
放射線部 -



 薬剤部
薬剤部 -


 リハビリテーション室
リハビリテーション室 -



 臨床工学科
臨床工学科 -



 臨床試験センター
臨床試験センター -



 医療相談室
医療相談室 -



 地域医療連携室
地域医療連携室 -



 国際医療支援室
国際医療支援室 -



 院内保育園「かもめ園」
院内保育園「かもめ園」 -



 湘南藤沢徳洲会介護センター
湘南藤沢徳洲会介護センター -



 湘南藤沢訪問看護ステーション
湘南藤沢訪問看護ステーション