ピンポイント放射線治療
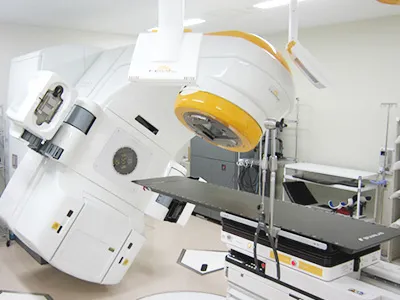 Novalis-Tx(ノバリス-Tx)
Novalis-Tx(ノバリス-Tx)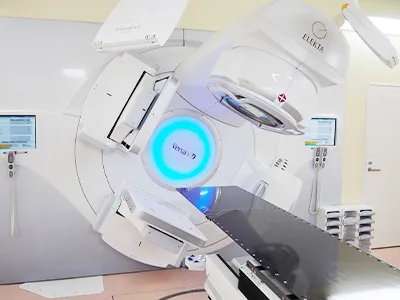 Versa HD(バーサ HD)
Versa HD(バーサ HD)当院では2012年10月、高性能の放射線治療装置「Novalis-Tx(ノバリス-Tx)」、そして2019年8月に「Versa HD(バーサ HD)」を導入し高精度放射線治療装置2台体制となりました。がんの形状に合わせた放射線照射で正常組織への影響を減らし、副作用の発生を抑えることができるIMRT(Intensity Modulated Radiation Therapy=強度変調放射線治療)という技術を活用した放射線治療に積極的に取り組んでおります。
定位放射線治療(SRT)について
定位放射線治療(SRT)は、定位照射、ピンポイント照射とも称される治療法です。脳脊髄や肺や肝臓の腫瘍を立体的にとらえ、多方向から集中的に高線量を照射させる方法です。従来の外部照射よりも大線量を、がん腫瘍に精密に限局して少ない回数で照射するため、治療効果が高く副作用が少ないことが特徴です。(1回6グレイ以上で1~5回)
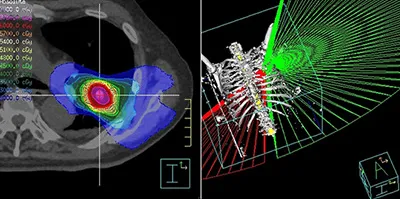 肺がんのVMAT-SBRT
肺がんのVMAT-SBRTがんの形状に合わせて多方向から集中的に照射します
IMRTとVMATについて
IMRT
 マルチリーフ・コリメータ
マルチリーフ・コリメータIMRTはコンピュータ技術を活用した照射方法で、照射野(放射線を当てる範囲)の形状を段階的に変化させながら照射する治療法です。放射線治療装置の照射口には、照射野を形作るマルチリーフ・コリメータ(MLC)という櫛の歯状の金属板が取り付けられており、がんの形状に合うようMLCの配置をコンピュータ制御し狙った部分への照射が可能です。
放射線治療装置の中で、照射口が付いたガントリという部分を段階的に動かし、強弱をつけた放射線を多方向から照射することで、がん組織への集中的な照射と周辺の正常組織への不要な照射の低減が可能になる仕組みです。これにより、副作用が少なく患者さんの身体に負担の少ない治療を行うことができます。
従来の放射線治療では照射中にMLCを動かすことができませんでしたが、IMRTの技術により可能となりました。IMRTは2006年に先進医療に適用後、2010年4月にすべての固形がん治療に対して保険適用となりました。
VMAT(強度変調回転放射線治療)
VMAT(強度変調回転放射線治療)は固定ビームを複数照射するIMRT(強度変調放射線治療)の進化版である、VMAT(Volumetric Modulated Arc Therapy=強度変調回転照射)にも積極的に取り組んでおります。保険適応はIMRTと同様となります。
通常のIMRTでは照射の瞬間にガントリは静止しますが、VMATはガントリを動かしながら照射する範囲や強さをめまぐるしく変化させ回転照射を行います。これまでのIMRTよりも非常に精密な治療が可能でありながら、短時間で治療が行えます。
VMAT(強度変調回転放射線治療)を用いた体幹部定位照射(SBRT)「VMAT-SBRT(体幹部定位放射線治療)」
定位照射は、歴史的には脳腫瘍に対するガンマナイフから始まった照射技術で、それを体幹部に発展させたのが体幹部定位照射(SBRT)です。
この体幹部定位照射(SBRT)を、照射口を回転させながら行う治療をVMAT-SBRT(体幹部定位放射線治療)といい、誤差は1mmオーダーです。
しかし、体幹部のがんは呼吸による移動があります。当科では320列CTで4次元CTを撮影し、呼吸性移動を加味した治療計画を作成しています。呼吸に合わせて照射することで、移動するがんに正確に照射することができ、周囲の正常組織への不必要な高線量照射を避けることができます。
どのようながんに有効か?
定位照射が適しているのは5cm程度までの腫瘍です。健康保険が適用されるのは、肺がん、肝臓がん、前立腺がん、腎がん、頭頸部がん、膵臓がん、脊椎腫瘍、オリゴ転移です。もちろん脳腫瘍も今まで通り保険適用となります。
実際に放射線を当てる期間は1週間程度であるため初回診察から約2週間程度で治療が終了します。放射線による大きな副作用は殆ど無いため、外来での施行が可能です。従来のように何週間も通院する必要がなく、普段の生活を大きく変えずに治療が可能です。
前立腺がんの場合の一例
1〜5回の照射で治療できます。回数はがんの種類や患者さんの状況で決定します。
治療法による比較
| 通常分割法 | 定位放射線治療 | |
|---|---|---|
| 治療期間 | 8週間(週5回×8週) | 1〜2週間(5回で終了) |
| 照射線量 | 2グレイ×40回 | 7グレイ×5回 |
| 副作用発現期間(頻尿など) | 8週間続く | 2〜3日 |
| PSA減少速度(半減期) | 140日程度 | 70日程度 |
呼吸同期照射
呼吸による動きがあっても、特定の呼吸タイミングでのみ照射することで不必要な部位への照射を減少させ副作用を軽減します。以前は息を止めたり、腹部を圧迫することで呼吸を制限していましたが、呼吸同期照射により自然呼吸の下で患者さんに優しい治療を実現します。
脱がない・描かない・触らない
精度の高い画像誘導システムを同時に導入しており、赤外線マーカー、X線画像、CT画像などで三次元的に身体の位置を測定し、ずれを自動補正し位置決めを行うことができます。そのため、治療時に患者さんの身体にマジックペンでマーキングする必要がなく、検査着を着たまま治療を受けることができます。
より患者さんに即した、最適な治療計画を
放射線を照射する前にCTを撮影し、コンピュータ(治療計画装置)を用いて、どの部位に、どの方向から、どれくらいの量の放射線を何回に分けて照射するかを検討し、治療計画を立てます。
治療計画とは、どのように放射線を照射するかをコンピュータによる線量分布計算で確認し、最適な照射範囲や照射角度を決めることです。高精密度の放射線治療を行うためには綿密な治療計画が必須です。この計算は複雑で、患者さん1人あたり数時間を要するため、治療計画作成に時間がかかります。
このため当院では、新しい治療計画システムを導入し、より高度な放射線治療計画を、高速で作成することが可能となりました。計算には遺伝的アルゴリズムを応用して、数学的に最適なプランを51通り同時に作成します。その中から臨床的に最適なプランを選択することで、患者さん一人ひとりに最適な治療計画が作成できます。
高線量を照射する定位照射では、通常の外照射よりも精密に位置決めを行います。腫瘍には十分な線量かつ重要臓器への線量回避といった相反する目標が存在するばかりか、呼吸同期照射など照射技術の進歩と共に、治療計画はますます複雑化しています。
2016年より、ProKnow社(米国)のプランニングスタディに参加し、世界中の放射線治療関係者と共に研鑽を積んでいます。治療計画の正確性をスコア化して競うプロフラムでは、世界上位の表彰を受けました。
治療機器がいかに高性能であっても、それを活かす技術がなければ、高精密な治療は実現できません。スタッフ一同、修練を重ね、患者さんに負担が少なく効果的な放射線治療をこれからも目指して参ります。
放射線治療実績
| 実績(新患+再患) | 定位照射 | |||
|---|---|---|---|---|
| 頭部(新患+再患) | 体幹部(新患+再患) | 合計 | ||
| 2018年 | 580 | 124 | 94 | 218 |
| 2019年 | 590 | 146 | 90 | 236 |
| 2020年 | 587 | 131 | 118 | 249 |
| 2021年 | 571 | 126 | 189 | 315 |
 高精密度放射線治療センターのスタッフ
高精密度放射線治療センターのスタッフ治療の流れ
ご予約に関するお問合わせはこちら
地域医療連携室まで
-


 内科(初診)
内科(初診) -


 総合内科
総合内科 -

 呼吸器内科
呼吸器内科 -


 循環器内科
循環器内科 -


 肝胆膵・消化器病センター
肝胆膵・消化器病センター -


 内視鏡内科
内視鏡内科 -

 内分泌・糖尿病内科
内分泌・糖尿病内科 -


 腎臓病センター(腎臓内科)
腎臓病センター(腎臓内科) -


 脳神経内科
脳神経内科 -


 機能的神経疾患センター(機能神経外科)
機能的神経疾患センター(機能神経外科) -


 リウマチ・膠原病・アレルギー科
リウマチ・膠原病・アレルギー科 -


 緩和ケア内科
緩和ケア内科 -
 脊椎センター・脊柱側彎症センター
脊椎センター・脊柱側彎症センター -


 心臓血管外科
心臓血管外科 -


 脳神経外科
脳神経外科 -

 整形外科
整形外科 -

 外科
外科 -


 皮膚科
皮膚科 -


 小児外科
小児外科 -


 小児科
小児科 -


 新生児内科
新生児内科 -


 形成外科・美容外科
形成外科・美容外科 -


 泌尿器科
泌尿器科 -


 眼科
眼科 -


 耳鼻咽喉科
耳鼻咽喉科 -


 産科・婦人科
産科・婦人科 -


 高精密度放射線治療センター
高精密度放射線治療センター -


 放射線診断科
放射線診断科 -


 救急センター(ER)
救急センター(ER) -


 麻酔科
麻酔科 -


 痛みセンター(ペインクリニック)
痛みセンター(ペインクリニック) -


 脳卒中センター
脳卒中センター -

 集中治療科
集中治療科 -


 病理診断科
病理診断科 -


 精神科
精神科 -


 人間ドック・健診センター
人間ドック・健診センター -



 看護部
看護部 -



 診療看護師(NP)
診療看護師(NP) -



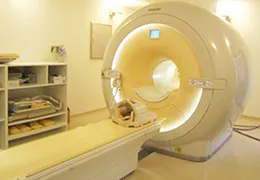 放射線部
放射線部 -



 薬剤部
薬剤部 -


 リハビリテーション室
リハビリテーション室 -
 臨床工学科
臨床工学科 -



 臨床試験センター
臨床試験センター -



 医療相談室
医療相談室 -



 地域医療連携室
地域医療連携室 -



 国際医療支援室
国際医療支援室 -



 院内保育園「かもめ園」
院内保育園「かもめ園」 -



 湘南藤沢徳洲会介護センター
湘南藤沢徳洲会介護センター -



 湘南藤沢訪問看護ステーション
湘南藤沢訪問看護ステーション
-


 内科(初診)
内科(初診) -


 総合内科
総合内科 -


 呼吸器内科
呼吸器内科 -


 循環器内科
循環器内科 -


 肝胆膵・消化器病センター
肝胆膵・消化器病センター -


 内視鏡内科
内視鏡内科 -


 内分泌・糖尿病内科
内分泌・糖尿病内科 -


 腎臓病センター(腎臓内科)
腎臓病センター(腎臓内科) -


 脳神経内科
脳神経内科 -


 機能的神経疾患センター(機能神経外科)
機能的神経疾患センター(機能神経外科) -


 リウマチ・膠原病・アレルギー科
リウマチ・膠原病・アレルギー科 -


 緩和ケア内科
緩和ケア内科 -


 脊椎センター・脊柱側彎症センター
脊椎センター・脊柱側彎症センター -


 心臓血管外科
心臓血管外科 -


 脳神経外科
脳神経外科 -


 整形外科
整形外科 -


 外科
外科 -


 皮膚科
皮膚科 -


 小児外科
小児外科 -


 小児科
小児科 -


 新生児内科
新生児内科 -


 形成外科・美容外科
形成外科・美容外科 -


 泌尿器科
泌尿器科 -


 眼科
眼科 -


 耳鼻咽喉科
耳鼻咽喉科 -


 産科・婦人科
産科・婦人科 -


 高精密度放射線治療センター
高精密度放射線治療センター -


 放射線診断科
放射線診断科 -


 救急センター(ER)
救急センター(ER) -


 麻酔科
麻酔科 -


 痛みセンター(ペインクリニック)
痛みセンター(ペインクリニック) -


 脳卒中センター
脳卒中センター -


 集中治療科
集中治療科 -


 病理診断科
病理診断科 -


 精神科
精神科 -


 人間ドック・健診センター
人間ドック・健診センター -



 看護部
看護部 -



 診療看護師(NP)
診療看護師(NP) -



 放射線部
放射線部 -



 薬剤部
薬剤部 -


 リハビリテーション室
リハビリテーション室 -



 臨床工学科
臨床工学科 -



 臨床試験センター
臨床試験センター -



 医療相談室
医療相談室 -



 地域医療連携室
地域医療連携室 -



 国際医療支援室
国際医療支援室 -



 院内保育園「かもめ園」
院内保育園「かもめ園」 -



 湘南藤沢徳洲会介護センター
湘南藤沢徳洲会介護センター -



 湘南藤沢訪問看護ステーション
湘南藤沢訪問看護ステーション